25 Juin Comment vivre avec la fibromyalgie ?
Lors de mes études en technique de réadaptation physique, je me souviens combien nous étions sidérés d’apprendre l’existence d’une maladie telle que la fibromyalgie (FM). Une maladie invisible, pour laquelle il n’y a avait pas de diagnostic clair ni de traitement établi. Le flou total pour les personnes atteintes, de même que pour le corps médical. Une de nos camarades de classe en souffrait et nous nous demandions comment elle faisait pour faire ses journées d’écoles et d’études comme nous, en plus de tout le reste.
Je voulais savoir, 25 ans plus tard, si les recherches médicales avaient fait des avancées sur cette maladie. Voici mes constatations.
Qu’est-ce que c’est au juste la fibromyalgie ?
C’est un syndrome non inflammatoire et non dégénératif, caractérisé par des douleurs diffuses dans le corps et souvent associées une grande fatigue et à des troubles de sommeil, dû à un dérèglement des mécanismes de la douleur.
Fibro = tissus fibreux
Myo = muscles
Algie = douleur
Nous ne parlons pas de maladie, mais bien d’un syndrome, car la fibromyalgie est un ensemble de symptômes variés, qui rend le tout plus complexe et un vrai casse-tête pour la médecine moderne.
Non inflammatoire, car ce syndrome ne provoque pas d’inflammation dans les muscles ou les articulations, contrairement à l’arthrite ; non dégénératif, car il n’attaque pas les tissus, donc ne créer pas de dommage à moyen et long terme, contrairement à l’arthrose par exemple.
Un peu d’histoire pour mieux comprendre la stigmatisation de la FM
Bien que des médecins allemands et scandinaves aient découvert ce syndrome dans les années 1800, celui-ci fut dès lors stigmatisé comme une maladie névrotique ou un rhumatisme psychosomatique. C’est seulement dans les années 70 que l’on commence à s’intéresser un peu plus à la fibromyalgie et que l’on découvre les troubles de sommeil inhérents. Les chercheurs arrivent même à reproduire les symptômes chez des sujets sains en les privant de sommeil ou en perturbant ce dernier.
C’est seulement en 1992 que ce syndrome est reconnu par l’Organisation Mondiale de la Santé (OMS). En 1996, le Collège des médecins du Québec publie des lignes directrices sur la FM, en affirment que celle-ci n’est aucunement une condition invalidante et que tous devraient pouvoir travailler. Malheureusement, ce n’est pas le cas pour la majorité et en plus d’en souffrir, ces personnes doivent se battre pour faire reconnaître leurs incapacités fonctionnelles.
Aujourd’hui, en l’absence de test sanguin ou d’examen clinique qui permettent de diagnostiquer objectivement la FM, encore beaucoup de praticiens doutent de sa réalité et contribuent à la banaliser.
Un syndrome aux multiples symptômes
La douleur
Le symptôme présent chez toutes les personnes atteintes est inévitablement la douleur, même si celle-ci est variable d’un individu à l’autre et chez le même individu dans le temps (selon l’heure, le jour, la période de l’année). L’apparition de la douleur peut être rapide (en quelques semaines) ou progressive (sur des années), mais une fois installée, elle est quotidienne et devient chronique. Elle sera influencée par l’environnement, les stress physiques et psychologiques vécus de la personne. Notamment, les douleurs peuvent être exacerbées par :
- Efforts physiques, mouvements répétitifs ou positions prolongées
- Fatigue, surmenage et manque de sommeil
- Stress et anxiété
- La température (froid, humidité, changements importants)
- Trop ou pas assez d’activités physiques
- Cycles hormonaux
- Dépression
- Réactions alimentaires et médicamenteuses
- Etc.
Bref, la douleur réagit à la vie tout simplement ! C’est impossible d’avoir le plein contrôle sur tous ces facteurs, à moins de vivre dans une bulle isolée du reste du monde.
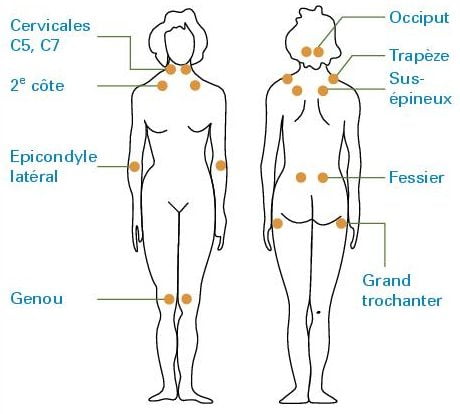
L’un des critères de diagnostic du Collègue des médecins, est la présence de douleur à 11 des 18 points sensibles la palpation (image 1). Au fil du temps, il a été démontré que ce critère était plus ou moins objectif, sachant que la sensibilité de ces points varie énormément d’une personne à l’autre. Maintenant, les médecins s’appuient davantage sur ces deux critères pour poser le diagnostic :
- Exclure toutes les autres pathologies pouvant provoquer les symptômes de la FM.
- Que la douleur soit présente depuis au moins trois mois.
Troubles de sommeil
Ils peuvent prendre plusieurs formes, mais ils sont présents chez 80% des personnes atteintes :
- Éveils fréquents
- Diminution du temps de sommeil total
- Impression d’un sommeil moins réparateur
- Perturbation de la phase profonde du sommeil (phase IV)
Sachant que les douleurs peuvent être accentuées lorsque les personnes dorment moins, et que le sommeil est perturbé par la présence de douleurs, c’est une roue infernale qui tourne sans fin et qui est parfois complexe à arrêter.
Fatigue générale et asthénie
L’asthénie, est plutôt décrite comme une baisse de vitalité de l’organisme et ne disparait pas après un repos. La fatigue elle, peut résulter ou augmenter suite à un effort ou après une journée de travail. Contrairement à l’asthénie, la fatigue elle, peut être soulagée, bien que temporairement et partiellement dans le cas de la fibromyalgie, après une sieste ou une nuit de sommeil.
Raideur musculaire matinale et fatigabilité musculaire
La présence de raideur se fera sentir après au matin ou toutes autres périodes d’inactivité. De plus, les muscles se fatiguent plus rapidement qu’à l’habitude. Par exemple, monter les escaliers peuvent provoquer une fatigue musculaire hâtive. Il faut donc trouver un juste équilibre entre rester actif, pour ne pas ankyloser, et sans en faire trop, pour ne pas provoquer davantage de douleurs suite à l’exercice physique. Tout un défi ! C’est ce que j’appelle la technique ‘’essai-erreur’’.
Troubles cognitifs variés
‘’ Fibrofog’’ traduit par ‘’fibrobrouillard’’ décrit bien l’état des personnes touchées. Oublier ce qu’elles sont allées chercher dans le réfrigérateur ou ne plus se souvenir ce qu’elles voulaient dire à la personne en face d’elle, sont des situations assez fréquentes. Leur mémoire à court terme leur joue des tours. Elles rencontrent également des difficultés de concentration, ce qui n’est pas idéal lorsqu’il faut assembler un meuble IKEA ou juste faire sa liste d’épicerie !
Troubles de l’humeur, anxiété et dépression
Ces états sont souvent réactifs à la FM, et non la cause. Vivre avec des douleurs chroniques, ces multiples symptômes associés, ne pas être écouté ni compris par son entourage (ni même par son médecin), devoir subvenir au besoin de sa famille (travail) malgré tout, est définitivement une situation très anxiogène.
Il faut garder en tête qu’une dépression sévère et longue finit naturellement par donner des douleurs physiques dans la plupart des cas, et que d’un autre côté, des douleurs chroniques peut entraîner les personnes touchées en dépression. L’œuf ou la poule ? Qu’est qui arrive en premier : la dépression ou les douleurs? En tous les cas, il faut traiter cet aspect tout autant que le corps physique et rester vigilant au moindre signe précurseur d’un état dépressif, qu’il en soit la cause ou la conséquence de la FM.
Et tous les restes…
Le colon et la vessie irritables, les maux de tête et les migraines, les troubles menstruels, les paresthésies (sensations non douloureuses de picotement, fourmillements ou de brûlures), les jambes sans repos, l’augmentation de l’acuité des sens (sensibilité aux odeurs, bruits, certains touchers, à la lumière), sont quelques exemples des maints symptômes dont peuvent éprouver les gens aux prises avec la FM.
Quelles sont les causes de la fibromyalgie ?
Jusqu’à maintenant, nous constatons que les femmes sont 4 à 5 fois plus touchées que les hommes et que le diagnostic tombe lorsqu’elles ont entre 40 et 60 ans. Même si ce syndrome affecte plus que 2% de la population mondiale et qu’il est plus fréquent que l’arthrite rhumatoïde, l’intérêt que la médecine y porte n’est malheureusement pas proportionnel à l’amplitude du problème.
Je me souviens avoir lu, il y a plusieurs années, un article sur les vétérans de la guerre du Viêtnam dans lequel il mentionnait une concentration importante d’individus dans leurs rangs aux prises avec des douleurs diffuses, chroniques et accompagnées de troubles du sommeil. C’était la première fois que la fibromyalgie n’était plus strictement associée aux femmes et a des origines purement physiques. De nouvelles causes venaient d’être mises en avant, dont les médecins avaient tardés à reconnaître leur rôle majeur sur l’apparition des symptômes :
- Stress physiques intenses : accouchement difficile, accident, intervention chirurgicale ;
- Expériences traumatisantes passées : guerre, agression sexuelle, inceste, violence conjugale, décès d’un enfant ;
- Infections virales importantes : maladie de Lyme, hépatite ou parasite intestinaux ;
- Personnes atteintes d’une maladie rhumatismale : polyarthrite rhumatoïde ;
- Anciens (nes) athlète : excès d’activités physiques ;
- Exposition à des produits toxiques ;
- Dysfonctionnement de certaines zones du cerveau : diminution du seuil de perception de la douleur ;
- Diminution de la production de la sérotonine ;
- Génétiques : plus à risque si présence de fibromyalgie et dépression dans la famille ;
- Etc.
Comment vivre avec la fibromyalgie ?
Comme il n’y a pas de remède miracle à ce syndrome, il faut apprendre à vivre avec. Mais c’est la triste réalité.
Selon moi, il y a autant de façons de gérer les symptômes qu’il y a de gens qui sont atteint de la FM. Chacun doit trouver sa recette personnelle. Voici quelques pistes, allant des traitements conventionnels à ceux plus alternatifs.
Soulagement des douleurs sans médication :
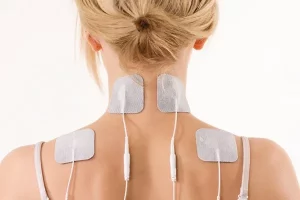
- Le T.E.N.S. (stimulation nerveuse électrique transcutanée) permet de soulager la douleur en utilisant un courant électrique léger (image 2).
- La méditation, la visualisation, des exercices de relaxation musculaire et de respiration, afin de se recentrer, se calmer et se détendre.
- Application de chaleur sur les muscles tendus pour les relâcher. Des bains chauds, douches, saunas à infrarouge et spas, seront tous les bienvenues.
La gestion de son quotidien :
- L’ergothérapie peut aider à mieux planifier et doser les différentes activités de la vie quotidienne. Aussi trouver des façons différentes de faire les tâches domestiques et de la vie courante, pour les rendre moins énergivores et mieux adaptées.
La médication* :
- Les antalgiques ou antidouleurs peuvent aider à passer au travers une crise, mais sur une période prolongée peuvent favoriser l’accoutumance et les risques de dépendance.
- Les anti-inflammatoires non stéroïdiens (AINS) seraient surtout efficaces lorsque la fibromyalgie est accompagnée d’une condition inflammatoire (polyarthrite rhumatoïde). Dans le contraire, ils seraient peu efficaces, car après tout, la FM seule, ne semble pas provoquer d’inflammation.
- Les antidépresseurs à faible dose peuvent aider à restaurer un sommeil réparateur si c’est la cause première de la FM chez le patient. Les inhibiteurs de la capture de la sérotonine, aussi appelés tricycliques, seraient jusqu’à ce jour, le traitement le plus efficace pour soulager les douleurs chroniques. Ce type d’antidépresseur permet d’élever le seuil de perception de la douleur chez les individus, même si pris à faibles doses.
- Les anticonvulsivants ou antiépileptiques, amélioreraient la qualité du sommeil et seraient tout indiqués dans le traitement des douleurs associées.
- Certains relaxants musculaires seraient efficaces pour soulager les douleurs reliés aux spasmes musculaires.
Les exercices :
- Il est tout indiqué d’introduire des exercices aérobiques doux et progressifs dans l’objectif que l’organisme produise un peu plus d’endorphines, les hormones qui procurent un bien-être et qui soulagent la douleur.
- Des exercices dans l’eau, comme la natation en eau chaude, marcher ou courir dans l’eau ou faire des séances douces d’Aquaforme, permet de bouger sans le stress causé pas les impacts à répétition.
- Des exercices de renforcement adaptés à la condition de la personne en plus d’être combinés à des étirements doux et profonds, de types myo-fasciaux, aideraient à augmenter progressivement la résistance et l’endurance au quotidien tout en soulageant les raideurs musculaires et articulaires.
- Prendre des marches, faire du vélo stationnaire ou électrique ou nager. Bref, bouger à tous les jours !
Traitements alternatifs :
Que ce soit l’acupuncture, la chiropractie, l’ostéopathie, la massothérapie, la physiothérapie, etc., l’important est de trouver une approche qui procure du soulagement, détente et bien-être. Surtout, avoir accès à un thérapeute de confiance, avec qui l’on peut faire équipe et qui comprend les besoins et les limitations propres de chacune des personnes vivant avec la fibromyalgie. Ne pas attendre la prochaine “crise” pour s’offrir un soin, mais bien prévenir celle-ci en voyant ses thérapeutes régulièrement et en planifiant ses prochains traitements.
Thérapie cognitivo-comportementale :
Que ce soit pour mieux connaître et comprendre la maladie ou mieux envisager l’avenir et vivre avec celle, ce type de thérapie est tout à fait indiqué. Aussi, elle peut vous aider à mieux gérer l’anxiété, les douleurs et les émotions et remplacer les pensées et les perceptions négatives par d’autres plus positives. Sachant que ce syndrome peut être le fruit de traumas émotionnels et psychologiques passés, la thérapie pourrait aider à retourner à la source du problème et et favoriser la résolution de ceux-ci.
L’alimentation : un outil à ne pas négliger
L’alimentation est un vaste univers, parfois plus complexe qu’il n’y parait. Alors, il serait sage d’être accompagner par un professionnel dans le domaine (nutritionniste, diététicien(ne), naturopathe), afin de trouver les avenues qui vous conviennent le mieux à votre situation, plutôt que de suivre les ”modes” actuelles et parfois passagères. S’improviser en matière de jeûne ou de diète peut être plus néfaste que bénéfique dans certains cas. Il y a quand même quelques grandes lignes qui peuvent vous guider tout en restant à l’écoute de votre corps et de vos besoins.
- Favoriser des aliments qui vous donnent de l’énergie et qui sont faciles à digérer et diminuer la consommation de ceux qui vous font l’effet inverse. Par exemple, certaines personnes se sentiront plus ”lourdes” ou amorphes après avoir consommé du sucre, des produits laitier, de la viande rouge et produits transformés.
- Vous pouvez noter les sensations, la qualité de votre sommeil, l’intensité de vos douleur, votre niveau d’énergie et de concentration après avoir consommé certains aliments. Soyez à l’écoute de se que vous mangez.
- Vous pouvez augmenter votre consommation d’oméga-3 (huile de lin et de poissons), car ils agissent comme un anti-inflammatoire naturel.
- Privilégier des aliments riches en anti-oxydants (fruits et légumes) et anti-inflammatoires.
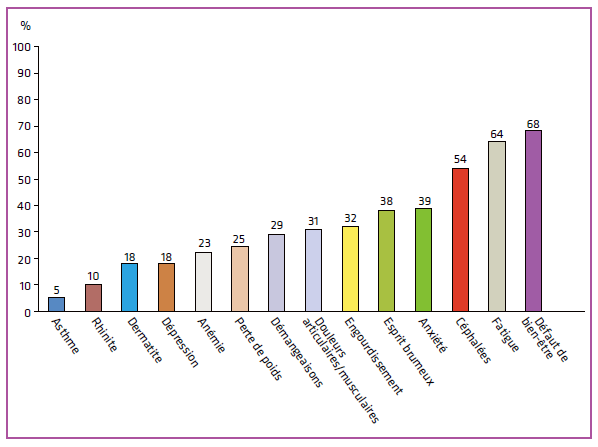
- Le colon irritable, étant un des symptôme fréquemment observé chez les gens atteints de la FM, chaque personne doit trouver et identifier les aliments qui engendrent irritation et inflammation de leur systèmes digestif. Cela peut aller d’une intolérance faible et passagère, à une allergie alimentaire plus sévère. Par exemple, une simple intolérance au gluten (sans maladie cœliaque) peut donner une panoplie de malaises, passant par la fatigue, les douleurs musculaires et même la dépression! (image 3) Certains protocoles existent pour réussi à déterminer, éliminer et remplacer ces aliments irritants. Demandez l’aide et l’accompagnement d’un professionnel de la santé pour bien l’appliquer.
- L’alimentation anti-inflammatoire, aussi appelée hypotoxique, est une excellente option pour vous guider sur les aliments a adopter et comment les cuisiner sans perdre tous les bons nutriments ni encrasser votre corps inutilement. Bien que la FM ne soit pas un syndrome inflammatoire, cette alimentation permet un apport maximal d’énergie et de vitalité au corps tout en évitant les effets néfastes (brûlements d’estomac, fatigue, etc.). À essayer !
- Il est important de ne pas s’improviser en matière de diète. Consulter un professionnel de la santé (nutritionniste) sans hésitez.
Vivre avec la FM
Il n’y a pas de remède miracle, mais il y a sûrement une recette qui vous correspondra le mieux. En apprenant à mieux se connaître (c’est l’histoire de toute une vie !), à écouter votre corps et ses besoins, en changeant des petites habitudes ici et là progressivement (alimentation, horaire, exercices), que vous trouverez tous les meilleurs ingrédients à votre recette unique et personnalisée pour vous. Faites-vous confiance. Vous êtes la personne la mieux placée pour savoir ce qui est bon pour vous. Un médecin et des thérapeutes de confiance seront vos meilleurs alliés dans ce cheminement personnel.
*À titre informatif seulement. Demandez toujours l’avis de votre médecin et pharmacien si vous pouvez prendre des médicaments en vente libre sur une longue période.

 Ajouter aux favoris
Ajouter aux favoris